анонимно, Женщина, 36 лет
Добрый день, помогите, пожалуйста, разобраться. О себе — рост 171 см, вес 60кг, хронических заболеваний нет, болею обычно раз в год простудой с температурой максимум 37, в детстве была ветряная оспа, работа малоподвижная, но активно занимаюсь фитнесом около 20-ти лет, лекарств постоянно никаких не принимала, активный донор крови и её компонентов, операций не было, травм и переломов не было. Из вредных привычек — курю. Заболела остро, в конце октября 2018г., когда на фоне полнейшего здоровья появился озноб, выраженные боли в поясничной области спины (по моим ощущениям именно мышечные), температура за 38. Спина сильно болела ещё ночью, невозможно было с боку набок перевернуться без боли, подумала — ну «сорвала» спину в спортзале (перед этим было три дня усиленных тренировок, хотя раньше ничего подобного не случалось). Когда утром проснулась, чуть не потеряла сознание от боли, случилась однократная рвота за голодный желудок, температура за 38.Признаков ОРЗ/ОРВИ никаких, сыпи нет, кожные покровы нормальной окраски, диареи нет, рвоты больше не было, суставы не болели, отёков не было. Так я пролежала с температурой 38 три дня и головной болью, боли в спине усилились, добавились сильные спазмы мышц (преимущественно ночные) и обильнейшее потоотделение. При этом было ощущение, что спазмы затрагивали каким-то образом и мышцы брюшного пресса или брюшную стенку, так как сильно был напряжён и даже как-то увеличен живот, даже в первые дни случился какой-то спастический запор )), но в животе ничего не болело. Интенсивность и характер болей никак не менялся в зависимости от положения тела, было больно всегда и везде, разве только спазм накатывал преимущественно в положении лёжа. Приём препаратов кетопрофена лишь незначительно и ненадолго улучшал состояние. По мочеиспусканию — особенностей или болевых ощущений не было, могу отметить значительное потемнение мочи (цвета пива), но может быть это от значительного объёма выпиваемого чая (?). На 4-й день температура — 39,1С, вызвала скорую, увезли в урологию. Анализ крови, мочи показали небольшой лейкоцитоз и не более, на УЗИ почки в норме, урологическую патологию исключили. Терапевт — рентген лёгких без паталогий, лимфоузлы не увеличены, давление, сердцебиение в норме, горло+слизистые в норме. Была осмотрена неврологом — на рентгене позвоночника — остеохондроз L3-4 L4-5, рефлексы все нормальные, д/з — вертеброгенная люмбалгия, легкий мышечно-тонический синдром. Невролог назначила к кетоналу добавить миорелаксант и витамины. В госпитализации отказали и с формулировкой «гипертермия неясной этилогии» отпустили с богом. Через день стала относительно «ходячей», температура снизилась до субфебрильных значений, пошла сама дообследоваться. Что было сделано: гинеколог (УЗИ органов малого таза — без паталогий, мазок ПЦР ФемофлорСкрин — идеален, маммография — норма, цитология шейки матки — без паталогий); уролог ещё раз (анализ мочи общий с микроскопией осадка — без отклонений, УЗИ мочевого пузыря — эховзвесь в незначительном количестве, УЗИ почек — умеренные диффузные изменения структур почечных синусов обеих почек; глюкоза, мочевина, креатинин — норма; д/з — микролитиаз; со своей стороны уролог причин болей и температуры не увидел); невролог ещё раз (МРТ пояснично-крестцового отдела — остеохондроз межпозвонковый I степени, УЗИ мягких тканей спины показало разлитую зону отёка слева от позвоночного столба, при пальпации мышц-длинных разгибателей спины с обеих сторон от позвоночного столба — значительная болезненность; д-з миофасциальный синдром, врач оставил назначенные ранее НПВС+миорелаксант, добавил физио, но отметил, что «при неврологии температуры не бывает, ищите дальше»); инфекционист (трихинелла — нет, бруцеллёз — нет, гепатиты В,С — отриц., токсоплазма IgG 146, IgM отриц. авидность высокая; токсокара, лямблия, аскариды-отриц., герпес 1типа — IgG 22,7, IgM отриц, герпес 2типа — отриц., ВЭБ — IgG 11,4, IgM отриц. авидность высокая, ПЦР ВЭБ в слюне — нет; терапевт (эхокардиография — норма, ЭКГ — синусовая брадикардия ЧСС58, снижение вольтажа желудочкового комплекса в стандартных и усиленных отведениях от конечностей; ВИЧ отриц.; билирубин, АСТ, амилаза — норма, АЛТ 60 ед/л , СРБ 21,4 мг/л; при пальпации терапевт обнаружила, по её мнению, увеличенную у меня печень, прописала гептрал, отправила к гастроэнтерологу). УЗИ органов брюшной полости сделала по своей инициативе на всякий случай, ещё до активного хождения по врачам, там всё было в норме, кроме эховзвеси в жёлчном пузыре в незначительном количестве. Но хочу отметить, что дней через десять после начала болезни стала ощущать ноющие боли в правом и левом подреберьях, более точно локализацию и характер болей описать не могу. Сделала отдельно УЗИ печени — гастроэнтеролог сказала, что есть небольшой застой желчи, попить желчегонное, но, опять-таки, температуру в 39 никакие застои желчи дать не могут, тем более, что и камней нет. Щитовидную железу проверяла в конце 2017 года — там было всё в норме. Все эти хождения по врачам заняли у меня около месяца, практически всё это время принимала НПВС+миорелаксант, в итоге — боли в спине уменьшились, спазмы прошли, стало возможным нормально спать и функционировать в быту, температура в диапазоне 36,8 — 37,5 (логики в температурной кривой никакой не нашла, но утром, как правило, темп. нормальная, часа в 3 дня есть всегда, вечером могла быть, а могла и не быть). В конце ноября — общий анализ крови+СОЭ — норма, биохимия («печёночные пробы») — норма, С-реакт. белок — норма. Боли в подреберьях прошли. В декабре начала заниматься самодеятельностью и принимать антибиотики — ципрофлоксацин (недельный курс), через неделю — кларитромицин (недельный курс), в конце января — амоксиклав (недельный курс). Во время приема антибиотиков температура становилась нормальной КРУГЛОСУТОЧНО, через 2-3 дня после окончания приема — опять поднималась до субфебрильных значений. Особенно хорошо показал себя амоксиклав — на четвёртый день я увидела первый раз за три месяца свою «родную» температуру вечером — 36,6С, но это быстро закончилось). Ещё в январе сдавала повторно «печёночные пробы» — норма; железо в сыворотке, ферритин, кальций общ.+ионизир. — норма; ревматоидный фактор <10МЕ/мл), сделала МРТ органов брюшной полости — написали гепатомегалию. Что в данный момент беспокоит — незначительные боли в спине уже только с левой стороны, особенно хорошо чувствуются при скручивании корпуса влево. температура — утром преимущественно нормальная, к вечеру может доходить до 37,5С, но никаких значительных недомоганий или озноба я при этом уже не ощущаю, с конца декабря пытаюсь втянуться в обычный режим тренировок, после физ. нагрузки ощущения болезненные не усиливаются, спазмов нет. Принимаю миорелаксант на ночь после тренировки, кетонал — по необходимости, гепапротектор третью неделю уже, делаю самомассаж спины. Антибиотики пить больше не хочу. Вопрос — что это могло быть и можно ли ещё попробовать поискать? Хотя бы в каком направлении? Миозит??Онкология??Нефроптоз??Что могло дать температуру 39С? Клинически-то я здорова, но вот температура, конечно, настораживает. И просто я раз сто слышала фразу от специалистов различных профилей о том, что «при неврологии температуры не бывает!», и не хочу, чтобы это всё повторилось. Спасибо большое!
Причины и опасность повышения температуры тела при остеохондрозе
Статья даст разъяснения о том, является ли повышенная температура одним из признаков такого заболевания, как остеохондроз. Какие действия предпринимать, если жар действительно связан с остеохондрозом и какие обследования стоит пройти.
Люди, страдающие остеохондрозом, стараются собрать о нем как можно больше информации, чтобы точно знать симптомы его проявления и способы лечения. У некоторых возникает вполне резонный вопрос: а является ли одним из симптомов или характеризующих болезнь признаков повышенная температура тела? Оказывается, что да, такое явление имеет место быть.
По каким причинам может подняться температура?
Жар может быть следствием слишком интенсивных нагрузок и переутомления, в результате чего возникает осложнение остеохондроза — протрузия, ее еще называют предвестником развития межпозвоночной грыжи. Помассировав легкими движениями весь позвоночный столб, можно точно определить локации болезненных ощущений. Если это удалось, тогда можно предположить, что причиной служит именно боль в спине.
На позвоночник постоянно оказывается сильное воздействие. Если оно превышает допустимое, то вполне логично, что на позвоночном столбе образуются микротрещинки. Они могут оказаться поводом для возникновения воспалительного процесса, симптоматика которого следующая:
- Ощущение слабости во всем теле;
- Ноющие не проходящие боли;
- Ощущение онемения в конечностях.
Эти признаки также характерны для любого заболевания, носящего воспалительный характер. Поэтому важно не перепутать их с этим осложнением и вовремя начать предпринимать меры.
Температура, появляющаяся при остеохондрозе грудного или шейного отдела позвоночника
Температура при шейном остеохондрозе может вовсе не подниматься. Но пациент будет ощущать боли в области шеи, которые могут распространяться на область плечевого пояса и головы. Если замечены подобные симптомы, то следует обязательно братиться к доктору для того, чтобы он поставил верный диагноз и подобрал правильное лечение позвоночника. Не стоит в этом случае, даже при высокой температуре, применять понижающие ее препараты, неважно, медикаментозные они или народные.
остеохондроз позвоночника в грудном отделе может характеризоваться болями под лопатками. Высокая температура в этом случае может быть проявлением иного воспалительного процесса или заболевания. Стоит обратиться за врачебной помощью, чтобы исключить воспаление легких либо проблемы с сердцем, включая инфаркт.
Рекомендованные обследования
Если у пациента уже диагностирован остеохондроз, но при этом температура от 37 градусов и выше, состояние ухудшается, то стоит провести МРТ позвоночного столба. Также врачом назначаются анализы крови: биохимический и общий. Это делается для выявления процесса воспаления в организме. Результаты выявят причины температуры, исключат или подтвердят инфекционное заболевание либо туберкулез.
Рентген поможет выявить инфекционные очаги в позвоночнике.
Иные причины повышения температуры при остеохондрозе
Температура тела может подниматься по самым разным причинам. Это вовсе не обязательно должно быть заболевание. Например:
- Неврология.
- Патологии внутри черепной коробки.
Если у пациента имеется сразу несколько заболеваний, стоит ли списывать повышение температуры на остеохондроз? Такое вполне вероятно, особенно при совокупности диагнозов и обстоятельств.
Неврология может проявляться такими симптомами:
- Регулярные стрессы;
- Тревожность, боязнь чего бы то ни было;
- Дискомфорт при громких звуках;
- Учащенное сердцебиение;
- Высокое потоотделение.
Перед тем, как списывать жар на остеохондроз, нужно проанализировать сопутствующие диагнозы.
Повысится температура у человека, страдающего остеохондрозом, может, если есть дополнительные факторы:
- Повышенная масса тела;
- Курение;
- Малоподвижность;
- Тяжелый труд.
Профилактические меры
Необходимо регулярно проходить диспансеризацию, не реже двух раз в год. Кроме этого, безусловно, комплексные меры вкупе с лекарствами, массажем и упражнениями помогут облегчить состояние.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же
-
МРТ исследования тазобедренного сустава
МРТ (магнитно-резонансная томография) — метод исследования внутренних органов и тканей организма человека. В его основе лежат измерения электромагнитных волн, исходящих от тела человека,…
-
Ортопедическая подушка с эффектом памяти
Человеку просто необходим здоровый сон, а его залогом является ортопедическая подушка, обладающая эффектом памяти. Конечно же, у многих возникнет вопрос: чем же этот вид подушек отличается от…
-
Заболевания позвоночника и их диагностика
Большую часть заболеваний позвоночного столба составляет остеохондроз. Остальную долю занимают травматические повреждения спины, грыжи межпозвоночных дисков, нестабильность сочленений, артриты,…
-
Сеанс массажа закончился, возникла боль — это нормально?
Массаж делает человека свободным, расслабленным, уверенным в себе и своих силах и энергичным. Но вот незадача! Вместо приятных ощущений вы чувствуете боль, испытываете дискомфорт и беспокойство. В…
-

Одинокова Наталья
2014-09-17 12:07:56
Мучают головные боли с детства. Пройдены сотни врачей, сотни клиник! И нигде не могли мне помочь — прописывали лекарства, которые не помогали. Но, Бог свидетель, без малейшего преувеличения — у Михаила Анатольевича Бобыря руки действительно золотые! Боли прошли по прошествии первого же сеанса!… Читать дальше
-

Наталья
2019-03-13 15:46:21
Михаил Анатольевич, большое Вам спасибо за то, что не бросили меня, когда так нужна была помощь! Спасибо, что помогли и помогаете до сих пор! Немного поделюсь своей историей, я перенесла 2 операции на позвоночник, установку и снятие конструкции. Была на консультациях и лечении у врачей, чьи… Читать дальше
-

Наталья Алексеевна
2014-09-25 13:05:23
Еще со школы мучилась болями в шее, и общими проблемами с позвоночником. В поликлинике прописывали водные процедуры и знаменитый воротник Шанца. К 26 годам, начались очень сильные боли, к тому же онемевали руки. Решила рискнуть и обратилась в клинику Бобыря. Весь персонал клиники произвел более… Читать дальше
-

Татьяна
2019-10-17 19:35:35
Пришла в клинику с диагнозом артроз колена, с сильной болью, ограниченной подвижностью, невозможностью долго ходить… Врач Торопцев Д.А. назначил мне 5 сеансов ударно-волновой терапии. После 5 сеансов через две недели боль полностью исчезла. Прошло уже два месяца — я практически не вспоминаю о… Читать дальше
Врачи клиники Бобыря стаж работы от 10 лет
Боль в области поясницы
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины — от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название — прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли — это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
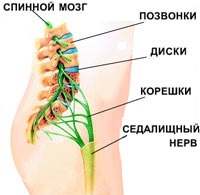
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula — «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название — ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия — боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска — выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит — это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
-
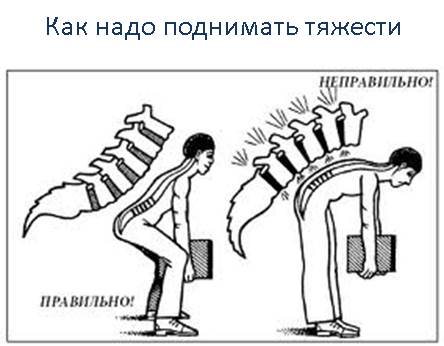
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной — патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире — мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот — бесцветной, содержать слизь или кровь);
- повышением артериального давления.
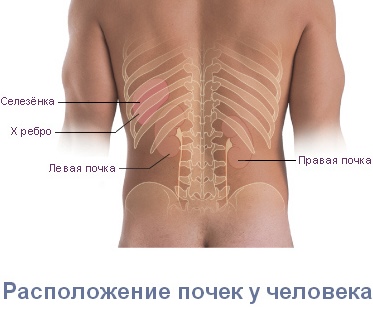
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице — это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
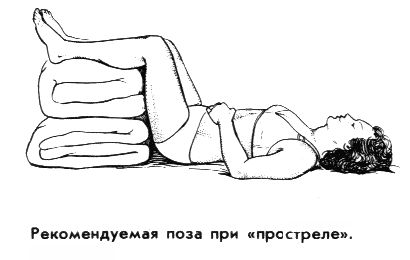
Предложенная поза — не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом — ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога — для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога — в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога — при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи — чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- https://health.mail.ru/consultation/2701909/.
- https://www.Spina.ru/inf/states/2402.
- https://www.fdoctor.ru/simptom/bolit_poyasnitsa/.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- Renouard, «Histoire de la medicine» (П., 1948).
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.







