Мы вновь отвечаем на часто задаваемые вопросы наших читателей, касающиеся продукции компании Peptides, пептидной и непептидной биорегуляции организма, а также действия пептидных препаратов.
Сегодня мы поговорим об особенностях применения пептидных биорегуляторов и принципах их действия. Об этом расскажет президент компании Peptides, врач-онколог, кандидат медицинских наук Роман Николаевич Пинаев.
Нам часто задают вопросы: «Сколько можно применять пептидных биорегуляторов за один раз? С чего начать биорегуляционную терапию? Почему у нас в линейке продукции есть как отдельные монопрепараты, так и комплексные пептидные биорегуляторы, и даже непептидные продукты? И чем наша продукция качественно отличается от подобных продуктов, которые сейчас начинают заполнять рынок БАДов?»
Давайте рассмотрим все эти вопросы с точки зрения физиологических механизмов процесса регенерации, который запускают пептидные биорегуляторы.
Вы, наверное, часто слышали от наших консультантов ответ: «Начинайте вводить пептидные биорегуляторы по одному, в минимальной дозировке, иногда даже через день. Постепенно через 1-2 недели подключайте следующий биорегулятор и так далее. Более 5-6 пептидов параллельно мы применять не рекомендуем. Периодически предлагаем сделать отдых от приема биорегуляторов или перейти на непептидные биорегуляторы».
Чем объясняются такие ответы, и почему наши консультанты дают подобные советы?
Дело в том, что организм человека, в котором впервые запускаются процессы регенерации, находится в состоянии равновесия. Если это болезнь ― то равновесие патологическое, если организм относительно здоров ― физиологическое. Но и в том и в другом случае механизмы, сохраняющие постоянство внутренней среды, будут реагировать на наши попытки вывести организм из устойчивой позиции и противодействовать работе биорегуляторов.
Чем медленнее и незаметнее для организма мы начинаем и проводим биорегуляцию ― тем меньше сопротивление, а следовательно, тем больше эффекта мы получаем от работы биорегуляторов. Поэтому пептидные биорегуляторы лучше начинать принимать поочередно, по одному, максимум два-три биорегулятора, и только получив позитивный отклик организма на воздействие, стоит добавлять следующий (или следующие). Наши цитомаксы и цитогены являются незаменимыми таргетными препаратами. Они действуют строго на один орган или даже ткань и работают адресно.

Кроме того, пептидные биорегуляторы ― это не лекарства, чувствительность организма к ним очень различается. Кому-то достаточно минимальной дозировки в течении стандартно рекомендованного месяца, у кого-то эффект развивается только на максимуме и при увеличении длительности приема. Поэтому подбирать дозировку надо индивидуально, начиная с самой маленькой. Эту задачу стало проще решить, когда в нашем арсенале появились лингвальные цитомаксы. Они представляют собой натуральные пептиды в растворе для сублингвального применения. Теперь мы можем индивидуально в зависимости от реакции и резервов организма подбирать дозировки. Кроме того, такой способ введения (минуя круг воротной вены, то есть печень) позволяет повысить скорость достижения эффекта от воздействия биорегулятора и снизить дозировку, а значит и цену препарата.
Еще один важный момент ― ресурс организма. И здесь мы вновь вернемся к физиологии. Как уже было сказано выше, пептиды ― это не лекарства, они не работают без основы, фундамента. Это вещества, которые лишь дают сигнал клетке о необходимости синтеза нужного белка. Если у клетки не будет ресурса для такового синтеза ― ничего не случится. Это подобно тому, что вы пришли в магазин и попросили вам продать продукты. Но, если у вас нет средств на карте ― ваша просьба останется без ответа. Ресурсом для синтеза белка в организме являются аминокислоты, витамины, минералы и конечно энергия, запасенная в молекулах АТФ (Аденозинтрифосфорная кислота ― молекула, которая служит источником энергии для всех живых клеток. Молекула обеспечивает связь между тканями, органами и системами организма).
Этот ресурс ограничен, если мы дадим сигнал запустить множество процессов репарации одновременно, то организм сможет выполнить лишь часть из них. Остальные сигналы хотя и будут услышаны, но исполнены быть не смогут. Вот почему применение большого количества биорегуляторов одновременно не дает наилучшего омолаживающего результата. Это будет просто напрасная трата денег.
Именно поэтому мы в компании и разработали схемы пептидной и непептидной поддержки организма, где учли и восстановление ресурсов (витаминов, аминокислот, биофлавоноидов), необходимых для правильной работы биорегуляторов, и не рекомендуем одномоментно применять много пептидных биорегуляторов.

Вы спросите нас: «А как же ваши комплексные серии Revilab SL и Revilab ML? Там сохраняются эти принципы?»
Да, целиком и полностью. Действительно в комплексных продуктах содержатся два или три пептидных биорегулятора одновременно. Но они подобраны с учетом патофизиологических механизмов развития заболеваний и, соответственно, учитывая особенности регенерационного процесса в каждой конкретной ткани и органе. Иногда процессы восстановления одной ткани напрямую зависят от восстановления другой. Например, при репарации соединительной ткани суставов или нервной ткани нам очень важно сначала восстановить сосудистую стенку и капиллярный кровоток в органе. А потом уже давать целенаправленный сигнал «узким профессионалам» (клеткам соединительной ткани) на усиление синтеза специфических тканевых белков. Иначе… Все упирается в тот же ресурс: у клеток, получивших сигнал на активацию не будет физической возможности исполнить приказ.
 В наши разработки мы вложили не только теоретические знания о патофизиологии заболеваний, но и многолетний опыт клинического применения наших биорегуляторов. Поэтому смело можем сказать, что схемы применения пептидных биорегуляторов, которые мы разработали являются рабочими и эффективными. Об этом мы регулярно докладываем на научных конференциях и международных конгрессах. А клиенты и партнеры Peptides могут узнать о наших результатах из электронных и печатных ресурсов (Книга «Peptides — территория здоровья»).
В наши разработки мы вложили не только теоретические знания о патофизиологии заболеваний, но и многолетний опыт клинического применения наших биорегуляторов. Поэтому смело можем сказать, что схемы применения пептидных биорегуляторов, которые мы разработали являются рабочими и эффективными. Об этом мы регулярно докладываем на научных конференциях и международных конгрессах. А клиенты и партнеры Peptides могут узнать о наших результатах из электронных и печатных ресурсов (Книга «Peptides — территория здоровья»).
Нам часто задают вопросы об индивидуальной непереносимости и так называемой «аллергической реакции» на биорегуляторы.
Мы живем в урбанизированном обществе, и платой за комфорт и удобства в нем является нарушение экологического равновесия и появление новых болезней. Аллергия ― одна из них. Это сбой иммунной системы, ответ организма на накопление в нем различных токсичных веществ, поступающих извне с пищей, водой, воздухом. В результате иммунная система не справляется с нагрузкой и появляется чрезмерная реакция на слабый раздражитель (даже самые безобидные вещества). Поэтому индивидуальная непереносимость может возникнуть на любой компонент препарата (капсулу или дополнительные компоненты в составе препарата). Здесь мы еще раз вернемся к сублингвальным формам ― в случае побочных реакций на капсулированные препараты, мы теперь имеем возможность поменять биорегулятор, а не отменить его.
Существует также ложная аллергия на начало биорегуляции, и мы всегда предупреждаем о ней наших клиентов ― быстрое введение в не подготовленный организм большого количества биорегуляторов может спровоцировать шкальную реакцию очищения клеток, выход в кровь и лимфу большого количества токсинов и состояние интоксикации. Ее характерными симптомами являются слабость, потеря аппетита, нарушение сна, тошнота, появление сыпи на коже и обострение хронических заболеваний.
Чтобы такого не случилось, мы настойчиво рекомендуем не бросаться в биорегуляцию, как в омут с головой, а разумно подбирать препараты для профилактики заболеваний и коррекции различных патологий. Для этого мы разработали схемы, в частности схему экспресс-детоксикации, которую настоятельно рекомендуем пройти всем желающим до начала пептидной биорегуляции. Кроме того, остальные схемы из методического пособия «Комплексное применение» также подобраны с учетом мягкого и целенаправленного ведения организма от болезни к здоровью.
Следите за нашими публикациями и присылайте свои вопросы, мы будем рады на них ответить.
«Аймовиг» — спасение от мигрени?
В мае 2018 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило к применению «Аймовиг» (Aimovig, международное непатентованное наименование — эренумаб) — первое полностью человеческое антитело для лечения мигрени. Это лекарство, разработанное совместными усилиями фармацевтических компаний Novartis и Amgen, имеет принципиально иной механизм действия, чем традиционно используемые при лечении мигрени препараты. Сможет ли «Аймовиг» значительно снизить симптомы и улучшить качество жизни страдающих мигренью людей? Попробуем разобраться.
Современные лекарства
Спецпроект о современных лекарствах, истории их создания, методах разработки и тенденциях развития.

Партнер спецпроекта — компания Cytiva — образовалась в результате продажи подразделения GE Healthcare Biopharma корпорации Danaher Corporation. Cytiva — глобальный поставщик технологий и услуг, которые продвигают и ускоряют разработку и производство терапевтических средств. У компании богатое наследие, насчитывающее сотни лет. Клиенты Cytiva проводят мероприятия по спасению жизни, начиная от фундаментальных биологических исследований и заканчивая разработкой инновационных вакцин, биологических препаратов и новейших клеточных и генных терапий. Задача компании — предоставить инструменты и услуги, которые им необходимы, чтобы они работали лучше, быстрее и безопаснее, что приведет к лучшим результатам для пациентов.
Первые две статьи нашего спецпроекта «Современные лекарства» были посвящены общим вопросам того, как развивалась лекарственная индустрия [1], и тому, как ученые ищут новые мишени для лекарственных средств [2]. Эта статья открывает ряд новостных материалов об интересных современных лекарствах.
Как велика проблема?
Мигрень — неврологическое заболевание, характерное в первую очередь сильными приступами головной боли, — известно уже более 3000 лет [3]. Однако несмотря на хорошую изученность симптомов и проявлений, причины мигрени до конца не установлены до сих пор. Ранее считали, что мигрень вызывается изменениями мозгового кровообращения, но сейчас многие исследователи предполагают, что это не главная причина [4].
Современное понимание патогенеза мигрени связано с вовлечением определенных нервных путей и нейропептидов, в особенности тройничного нерва и CGRP — пептида, связанного с геном кальцитонина (calcitonin gene- peptide). Исследования показали, что возбужденные нервные клетки могут активировать тройничный нерв, что приводит к выделению CGRP и других нейропептидов. CGRP сильно расширяет сосуды, вызывая локальный отек, а это привлекает клетки, участвующие в процессе воспаления. При воспалении сосудов черепа и твердой мозговой оболочки провоспалительные молекулы стимулируют болевые окончания мозговых оболочек, что и приводит к мигрени (рис. 1) [5-8].
Такое возбуждение нервных клеток, запускающее мигрень, связано с наследственностью и физиологией, однако сегодня его причины определены далеко не точно [3]. Известно только, что этот процесс может провоцироваться самыми разными факторами: от банальных стрессов, усталости и недостаточного сна до текущего гормонального фона, депрессивных состояний и приема медикаментов [9].
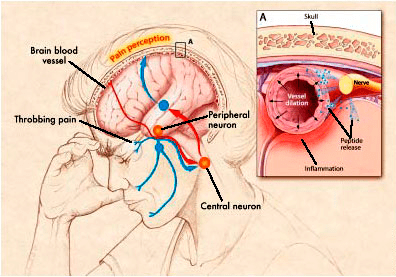
Рисунок 1. Патогенез мигрени
При этом мигрень проявляется не только головной болью: симптомы этой серьезной болезни гораздо разнообразнее, а зачастую и более болезненны. Изнурительные приступы мигрени могут быть мучительными и невыносимыми и подчас продолжаются от нескольких часов до нескольких дней, сопровождаясь тошнотой, рвотой и повышенной чувствительностью к свету, звукам и запахам [3], [10]. Такие приступы лишают возможности нормально мыслить, жить и работать миллионы людей во всем мире. Считается, что от мигрени сегодня страдает каждый седьмой житель планеты, а в рейтинге причин, ограничивающих трудоспособность, это заболевание заняло второе место в мире (по данным 2016 года) [11], [12].
Неудивительно, что мигрень была включена Всемирной организацией здравоохранения в список заболеваний, в наибольшей степени нарушающих социальную адаптацию пациентов [3].
Лечение мигрени сегодня
К сожалению, сегодня не существует лекарства , позволяющего раз и навсегда избавиться от мигрени. Применяющиеся препараты позволяют в основном снизить интенсивность и количество приступов или уменьшить симптомы и облегчить возникшую боль. В связи с этим терапию такими препаратами делят на две группы:
- Абортивная (острая) терапия — для снятия или уменьшения симптомов при уже появившейся мигрени.
- Профилактическое лечение — для снижения интенсивности, продолжительности или частоты возникновения приступов.
Абортивная терапия
При лечении легкой и средней мигрени назначают различные анальгетики и НПВП (нестероидные противовоспалительные препараты), в том числе и широко известные парацетомол, ацетилсалициловая кислота и ибупрофен, иногда в сочетании с кофеином, кодеином или психотропными веществами в составе комбинированных лекарств [14], [15]. Существенный недостаток — возможный обратный эффект при неконтролируемом использовании анальгетиков: усугубление головной боли, которая в таких условиях может стать ежедневной [8], [15].
Когда же бороться приходится с более тяжелыми и продолжительными приступами мигренозной боли, в дело вступает «тяжелая артиллерия», а именно алкалоиды спорыньи и триптаны. Триптаны были первыми препаратами, созданными специально для лечения мигрени; их начали разрабатывать еще в далеком 1972 году. Уже тогда было известно, что алкалоид спорыньи эрготамин способен уменьшить приступы мигрени, что связывали с его сосудосуживающим действием [16]. Этот препарат оставался единственным специфичным средством лечения мигрени, пока в 1991 году рациональный поиск не привел, наконец, к появлению суматриптана — первого препарата нового класса, который действует схожим с эрготамином образом, однако более эффективен и безопасен (рис. 2) [16].
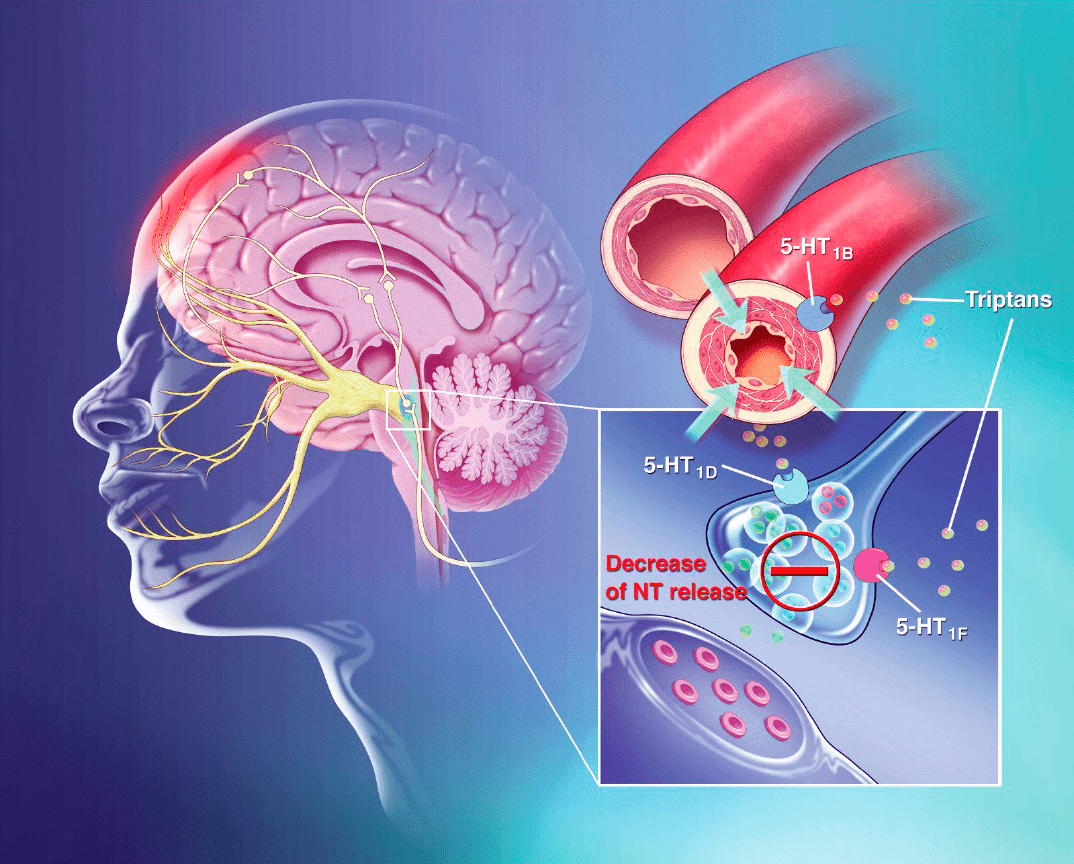
Рисунок 2. Триптаны — лекарства, применяемые для облегчения мигрени, — селективные агонисты серотониновых рецепторов. Они связываются с определенными подтипами таких рецепторов (5HT1B, 5HT1D и 5HT1F) и активируют их. Это приводит к ингибированию выделения нейромедиаторов из пресинаптической мембраны окончаний тройничного нерва (показан желтым цветом), располагающихся в сосудах головы. При этом ингибируется и выделение уже упомянутого CGRP — ключевого нейромедиатора, вызывающего мигрень. Этот «нейронный» механизм действия, как считается, блокирует основное патологическое звено в развитии мигрени. Известно также, что прием триптанов избирательно сужает сосуды твердой мозговой оболочки, снижает проницаемость сосудистой стенки и уменьшает отек. Так или иначе, эти лекарства эффективны — они уменьшают воспаление и боль, а также интенсивность сопутствующих симптомов мигрени [17]. Похожим образом действуют и алкалоиды спорыньи эрготамин и дигидроэрготамин, правда, они менее селективны — могут связываться с дофаминовыми и адренорецепторами, из-за чего их эффективность и безопасность ниже.
Однако несмотря на хороший профиль эффективности и безопасности, триптаны теоретически могут быть опасны для пациентов с ишемической болезнью сердца из-за своего сосудосуживающего действия, что сдерживает их широкое назначение в качестве терапии при мигрени [16].
Профилактическая терапия
Медикаментозная профилактика показана, когда мигрени регулярны (более 2-3 раз в месяц), и надо сказать, что сегодня такая терапия не совсем безопасна и эффективна: ее связывают со значительными побочными эффектами и развитием быстрой толерантности к лечению (тахифилаксией) [14]. При этом используют несколько классов лекарств, изначально разработанных для других показаний, и пока что во многом с неясным механизмом действия при мигрени. Из этих лекарств можно отметить: трициклические антидепрессанты, противоэпилептические препараты, бета-блокаторы, блокаторы кальциевых каналов, ингибиторы АПФ и некоторые другие [14], [19].
Таргетная терапия мигрени: решение проблемы?
Поскольку мигрень — хроническое заболевание, а эффективность и безопасность используемых для профилактики препаратов оставляет желать лучшего, очевидно, что в этой области есть неудовлетворенная потребность; при этом специально разработанных для этого показания новых лекарств существует немного [14].
Прорывом сегодня могут похвастаться Amgen и Novartis, получившие в мае 2018 года одобрение на применение таргетного препарата «Аймовиг» (антитела erenumab) для профилактики мигрени у взрослых пациентов [20]. Это первое появившееся на рынке полностью человеческое антитело, профилактическое действие которого обусловлено связыванием и блокированием рецептора CGRP, роль которого в развитии мигрени считается критически важной (рис. 3).

Рисунок 3. «Аймовиг» специфически связывается с CGRP-рецептором, предотвращая связывание с ним CGRP. Связывание CGRP со своим рецептором в молекулярный комплекс (на рисунке слева) приводит к передаче ассоциированных с мигренью болевых сигналов. У людей с мигренью уровни CGRP повышены при болевом приступе и возвращаются к нормальному уровню, когда мигренозная боль отступает.
«Аймовиг» был одобрен после трех серий клинических испытаний, результаты которых хоть и несколько разнились, но были сходны в одном: препарат показывал достоверное снижение числа дней с приступами и общей длительности мигренозной боли. При этом в испытаниях фазы III у 50% пациентов, принимавших по 140 мг «Аймовига», число болезненных дней снизилось в сравнении с плацебо аж вдвое, а безопасность и переносимость препарата оказалась как раз-таки вполне подобной плацебо [21], [22]. Такие результаты весьма обнадеживают, и очевидно, что хоть «Аймовиг» и не является панацеей, его применение определенно изменит к лучшему жизнь пациентов, страдающих частыми и тяжелыми формами мигрени.
«Аймовиг» и конкуренты
Надо сказать, что в поле таргетной противомигренозной терапии у Novartis и Amgen уже появились серьезные конкуренты: Eli Lilly выпустила Emgality, а Teva Pharmaceutical — Ajovy. Эти препараты — гуманизированные моноклональные антитела, нацеленные на лиганд, а не на рецептор CGRP, и этим отличаются от «Аймовига», уступая последнему также как минимум в переносимости. При применении Ajovy 43-45% пациентов столкнулись с болью, покраснениями и зудом в месте инъекции, при использовании Emgality — 18% больных испытали подобные симптомы, а «Аймовиг» вызвал такие реакции только в 5-6% случаев. При этом «Аймовиг» еще и удобнее для использования, поскольку из трех перечисленных препаратов только он поставляется в виде автоинъектора — устройства, напоминающего инсулиновую шприц-ручку, — пользоваться которым надо лишь раз в месяц. Перечисленные преимущества, вкупе с тем, что «Аймовиг» стал первым таргетным препаратом для лечения мигрени и сразу же занял на рынке пустующую нишу, скорее всего обеспечат ему светлое финансовое будущее: по прогнозам экспертов, его доля на рынке в 2024 году составит $2 млрд, в то время как прогнозируемые доли конкурентов приблизительно вдвое меньше [20].
Успеху «Аймовига», по всей видимости, не сможет помешать даже крайне высокая цена ($575 в месяц по прайс-листу Amgen — правда, в США у многих пациентов препарат покрывается страховкой), которую, кстати, некоторые эксперты считают неразумной [11]. Компания проводит исследование «Аймовига» и в России, но когда препарат появится на рынке, сколько будет стоить и кем оплачиваться — пока неизвестно.
Заключение
Мигрень сегодня — серьезнейшая проблема: эта болезнь нарушает трудоспособность и снижает качество жизни огромного числа людей во всем мире. При этом ее лечение остается непростой задачей: длительное изучение болезни и испытания множества лекарств и нефармакологических средств лечения пока не привело к победе над недугом. Однако появление на рынке современных таргетных препаратов уже вывело лечение многих болезней на совершенно новый уровень [23], и потому создание точечно действующего лекарства против мигрени — определенно, шаг в верном направлении.
«Аймовиг» уже сейчас улучшает лечение мигрени, а вот смогут ли будущие препараты насовсем избавить человечество от этого хронического заболевания, покажет только время…
- Три поколения лекарств;
- Поиск лекарственных мишеней;
- Саноева М.Ж. и Саидвалиев Ф.С. (2016). Мигрень — вчера, сегодня, завтра. Современный взгляд на проблему. «Международный неврологический журнал». 8, 72-78;
- How a migraine happens. Johns Hopkins Medicine;
- Migraine aches. (2018). WebMD;
- Paul L. Durham. (2006). Calcitonin Gene- Peptide (CGRP) and Migraine. ache. 46, S3-S8;
- What to know the new anti CGRP migraine treatment options. (2018). American Migraine Foundation;
- Silberstein S.D. (2016). Мигрень. Справочник MSD;
- Migraine triggers: your personal checklist. (2019). WebMD;
- Русакова Е. (2018). FDA одобрило препарат для предотвращения мигрени. N+1;
- Kolata G. (2018). F.D.A. approves first drug deed to prevent migraines. The New York s;
- Theo Vos, Amanuel Alemu Abajobir, Kalkidan Hassen Abate, Cristiana Abbafati, Kaja M Abbas, et. al.. (2017). Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. The Lancet. 390, 1211-1259;
- Francesca Puledda, Kevin Shields. (2018). Non-Pharmacological Approaches for Migraine. Neurotherapeutics. 15, 336-345;
- Doodipala Samba Reddy. (2013). The pathophysiological and pharmacological basis of current drug treatment of migraine ache. Expert Review of Clinical Pharmacology. 6, 271-288;
- Ogbru A. and Ogbru O. Prescription migraine medications. RxList;
- Boyce S., Ali Z., Hill R.G. (2001). New developments in analgesia. Drug Discovery World;
- Азимова Ю.Э. (2017). Триптаны: эра специфического лечения мигрени. «Нервные болезни». 1, 10-14;
- Ameri M. and Lewis H. (2018). The evolution of transdermal drug delivery and treating migraine. Drug Discovery World;
- Migraine medications. (2013). TMedWeb;
- Дмитриев Р. (2019). «Аймовиг» превратит хроническую мигрень в эпизодическую. «Мосмедпрепараты»;
- Aimovig (erenumab) for the treatment of episodic migraine. Clinical Trials Arena;
- Хоружая А. (2018). Новый препарат против мигрени выходит в продажу. «Нейроновости»;
- Таргетная терапия — прицельный удар по болезни.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- https://peptidesco.ru/press_center/news/practical_advice_use_of_peptide_preparations/.
- https://biomolecula.ru/articles/aimovig-spasenie-ot-migreni.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.










