Синдром постназального затека — это сочетание клинических симптомов, вызванных раздражением слизистых оболочек задней стенки глотки и гортани катаральными или гнойными выделениями из носовой полости или придаточных синусов. Проявления включают кашель, обостряющийся ночью и сразу после пробуждения, ощущение «комка», сухости и жжения в задней части носа, изменения голоса. Диагностика базируется на результатах визуального осмотра глотки и носовой полости, лабораторных исследований, рентгенографии или компьютерной томографии. Лечение заключается в ликвидации первичного очага воспаления медикаментозным или хирургическим способом.
Общие сведения
Синдром постназального затека (СПЗ) — очень распространенное патологическое состояние. По мнению многих специалистов, он является одной из самых частых причин возникновения кашля. Заболевание встречается повсеместно вне зависимости от социально-экономических показателей и климатических характеристик региона проживания. Более чем в 35% случаев СПЗ обусловлен острыми и хроническими ринитами, еще в 20-25% — различными формами синуситов. Сопутствующие пороки развития полости носоглотки и носа присутствуют у 15-25% больных. Осложнения в виде воспалительных поражений гортани и трахеобронхиального дерева выявляются сравнительно часто — у 20% пациентов.
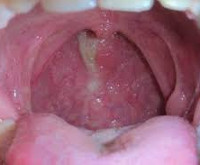
Синдром постназального затека
Причины
Данный синдром является результатом заболеваний ЛОР-органов, при которых нарушается работа региональных экзокринных желез, продуцирующих слизь. В нормальных условиях они обеспечивают увлажнение и очистку носовой полости, носоглотки, придаточных синусов от вдыхаемых веществ. Дисфункция этих желез и избыточный синтез слизи могут быть обусловлены следующими факторами:
- Инфекционные и аллергические патологии. Гиперпродукцию слизи провоцируют воспалительные реакции различной этиологии. Чаще всего это аллергические, бактериальные, грибковые или вирусные синуситы, вазомоторные, медикаментозные или постинфекционные риниты, риниты беременных. Реже патологическое состояние вызывает разрастание аденоидных вегетаций и их воспаление — аденоидит.
- Врожденные и приобретенные аномалии. Классическую форму синдрома постназального затекания потенцирует врожденное образование средней линии носоглотки — киста Торнвальдта. В качестве способствующих факторов могут выступать искривление носовой перегородки, буллезная деформация раковин, другие пороки глотки и полости носа.
- Заболевания желудочно-кишечного тракта. К редким причинам СПЗ относятся патологии пищеварительной системы, сопровождающиеся забросом содержимого желудка в просвет носоглотки и ротоглотки — дивертикул пищевода, грыжа пищеводного отверстия диафрагмы и ларингофарингеальный рефлюкс.
Выделяют ряд факторов, не вызывающих СПЗ напрямую, но способствующих развитию уже имеющихся нарушений. В их список входят табакокурение, неблагоприятная экологическая обстановка, работа с летучими химикатами или в условиях повышенной сухости воздуха, гормональный дисбаланс различного происхождения, длительный или бесконтрольный прием некоторых системных фармакотерапевтических средств и сосудосуживающих носовых капель.
Патогенез
Заболевание развивается на фоне воспалительного поражения верхних дыхательных путей. В результате местного повышения проницаемости кровеносных сосудов и экссудации выделяются гнойные или слизистые патологические массы, усиливается работа слизистых желез. Накапливаясь, выделения стекают по задней стенке глотки в вестибулярный отдел гортани. В данной области происходит механическое раздражение нервных окончаний афферентной части дуги кашлевого рефлекса, что провоцирует кашель. В дневное время суток клиника менее выражена. Это обусловлено тем, что значительную часть выделений пациент проглатывает, из-за чего они не попадают на кашлевые зоны — слизистые оболочки надгортанника и голосовые складки. Ночью, когда тело пребывает в горизонтальном положении, слизь или гной свободно протекают к рефлексогенным участкам гортаноглотки, стимулируя кашель.
Симптомы постназального синдрома
В клинической картине преобладают неспецифические симптомы, характерные для острой респираторной вирусной инфекции. Зачастую ведущее место занимают проявления первичного заболевания — ринита, синусита и других. Это могут быть нарушения носового дыхания, чувство заложенности, сухости или жжения в носу, гнусавость, головная боль, общая слабость, недомогание, субфебрильная температура тела. На формирование СПЗ указывает дискомфорт и ощущение скопления слизи в задних отделах носоглотки, реже — боль в этой области. Пациенты описывают это состояние как «комок», который не исчезает при глотании и незначительно уменьшается при покашливании. Возникает сухой кашель, который наблюдается в первой половине дня, особенно — утром. В тяжелых случаях больные откашливают слизистые сгустки бледно-оранжевого или оранжево-желтого цвета, ночью испытывают сильные приступы кашля.
Осложнения
Осложнения синдрома постназального затека связаны с распространением воспалительного процесса в нижерасположенные отделы дыхательных путей. При отсутствии своевременного лечения основной патологии формируются рецидивирующие или хронические фарингиты и ларинготрахеиты. При длительном течении и синтезе большого количества патологических масс могут возникать затяжные, сложно поддающиеся лечению бронхиты и пневмонии. Реже выделения проникают в пищевод, становясь причиной эзофагитов.
Диагностика
Постановка диагноза постназального синдрома основывается на результатах объективного осмотра, анамнестических данных, жалоб пациента. Лабораторные и инструментальные методы носят вспомогательный характер, нацелены на выявление первопричины патологии, выбора наиболее целесообразной лечебной тактики. При опросе больного врач-отоларинголог акцентирует внимание на недавно перенесенных заболеваниях и имеющихся аномалиях развития верхних отделов дыхательной системы, усилении симптомов в определенное время суток. Дальнейшая диагностическая программа состоит из:
- Риноскопии. При внешнем осмотре носовой полости отмечается отечность и гиперемия слизистых оболочек, наличие сгустков, особенно — на дне и под задними концами нижних раковин. Выделяют эндоскопически негативный вариант СПЗ, при котором в полости носа сгустки секрета отсутствуют.
- Мезофарингоскопии. Характерный признак болезни — наличие слизистых тяжей желтоватого цвета, проходящих по гиперемированной, несколько отечной задней стенке ротоглотки от мягкого неба из носоглотки.
- Общий анализ крови. Изменения в ОАК в начале заболевания зависят от ведущего этиологического фактора. При вирусных патологиях определяется нейтропения и лимфоцитоз, при аллергических — эозинофилия. При бактериальной этиологии СПЗ и на фоне выраженной клинической картины в анализе крови обнаруживается лейкоцитоз с нейтрофилезом и характерное для всех вариантов повышение СОЭ.
- Лучевые методы исследования. Используются при эндоскопически негативном варианте для выявления поражений придаточных пазух. Базовый метод — рентгенография околоносовых синусов, реже применяют компьютерную томографию этой области. О наличии синусита свидетельствует утолщение слизистой оболочки той или иной пазухи, полное или частичное затемнение ее просвета.
Лечение постназального синдрома
Терапевтическая тактика зависит от характера и этиологии заболевания. В большинстве случаев достаточно консервативной терапии. К оперативным вмешательствам прибегают только при невозможности ликвидировать очаг воспаления медикаментозными средствами. Перечень возможных лечебных мероприятий включает:
- Этиотропную терапию. При бактериальной инфекции препаратами выбора являются антибиотики, подобранные с учетом предварительного бактериологического исследования. При грибковых поражениях назначают антимикотические препараты. При вирусной и аллергической этиологии зачастую используют только симптоматическое лечение.
- Патогенетические и симптоматические средства. Снятие отечности слизистых оболочек и подавление секреции возможно при применении топических кортикостероидов, антигистаминных препаратов. При необходимости программу терапии дополняют антипиретиками, витаминными комплексами. Противокашлевые средства показаны только при сильных приступах кашля.
- Хирургическое лечение. Обычно прибегают к эндоскопическим операциям на внутриносовых структурах и околоносовых пазухах. При необходимости выполняют коррекцию искривленной носовой перегородки (септопластику), резекцию буллезных раковин носа или удаление кисты Торнвальдта. Положительные результаты дает шейная резекция задних концов нижних носовых раковин или их биполярная коагуляция.
Прогноз и профилактика
Прогноз для здоровья в случае своевременного выявления и соответствующей коррекции основного этиологического фактора — благоприятный. Устранение патологического процесса в первичном очаге воспаления приводит к полному исчезновению симптомов заболевания. Специфических превентивных мероприятий в отношении данного синдрома не разработано. Неспецифическая профилактика основывается на раннем лечении бактериальных, вирусных и грибковых поражений ЛОР-органов, которые могут сопровождаться гиперсекрецией слизи или образованием гнойных масс. Важную роль играет коррекция врожденных и приобретенных аномалий носовой полости и глотки, купирование сезонных аллергических реакций.
Как отличить синусит от насморка и подобрать лечение. Рассказывает оториноларинголог
Синусит — частый диагноз, с которым пациенты приходят к лору. Как понять, что у вас не обычный насморк, обязательно ли прокалывать пазухи и что делать, чтобы не заболеть? На эти и другие важные вопросы HEALTH.TUT.BY ответил врач-оториноларинголог Алексей Перминов.
-
Алексей Перминов Врач-оториноларинголог высшей категории медицинского центра «ЛОДЭ», кандидат медицинских наук
Гайморит и синусит — это одно и то же?
Синусит — это воспаление в придаточных пазухах носа. Гайморит — термин, имеющий историческое значение, которым называют воспаление в верхнечелюстных пазухах. В настоящее время зачастую используется как имя нарицательное. Верхнечелюстной синусит (правильное название болезни) — воспаление в верхнечелюстных (гайморовых) пазухах.
Как и многие заболевания, синусит бывает острым и хроническим. Признаком хронического синусита может быть заложенность носа или выделения из носа более 3 месяцев. Хроническим он становится, когда симптомы наблюдаются больше трех месяцев подряд.
В зависимости от того, что его вызывает и как он протекает, синусит может быть вирусным и представлять собой проявление простуды, поствирусным и бактериальным. Непосредственное внимание приковано как раз к последнему — бактериальному синуситу, который сильнее всего снижает качество жизни.
Околоносовые пазухи расположены в голове, где сосредоточено много органов чувств, где хорошо развита иннервация, следовательно, любой процесс, который происходит в области лица и головы, мы ощущаем более остро. Поэтому синусит так влияет на чувство полноценности жизни, сон, дневную активность. И если сравнивать проявления хронического синусита и некоторых сердечных заболеваний по выраженности их воздействия на качество жизни, то пациент с первым может страдать больше.
Какие симптомы синусита?
Выделения из носа или заложенность носа; чувство давления, распирания или боль в области лица; снижение обоняния, которое также может присутствовать при любых воспалительных заболеваниях носа. В некоторых случаях появляется неприятный запах, подъем температуры тела выше 38 градусов, отек лица. У детей синусит может проявляться еще и кашлем.
Сохранение симптомов со стороны носа у взрослого более 10 дней либо вторая волна болезни (ухудшение после 5 дней) могут быть признаками синусита. А сочетание 3 признаков: сильная боль в лице, температура тела более 38 градусов, вторая волна, изменившиеся выделения из носа — может говорить о бактериальном синусите.
Чем синусит отличается от насморка?
Основные отличия — это сроки, динамика и «непривычные» проявления: заложенность носа и выделения сохраняются более десяти дней, наблюдается вторая волна заболевания, боль и давление в лице.
Цвет выделений из носа является признаком синусита?
Цвет не всегда является важным признаком. Зеленые выделения не являются опасными, а вот обесцвеченные и белесоватые, но только в комплексе с вышеперечисленными симптомами, могут говорить о наличии проблемы.
Когда пора идти к врачу?
Пора идти к врачу, если:
- есть заложенность носа или выделения из носа не проходят больше десяти дней;
- пошла вторая волна заболевания;
- появились боль, давление или распирающее чувство в лице;
- появился неприятный запах из носа, который чувствует сам пациент;
- сразу все плохо: температура тела выше 38, сильная боль в лице, выделения или заложенность носа, и при этом симптомы сохраняются более двух дней.
Внезапное двоение в глазах, отек в области лица или глаза, внезапное снижение зрения на фоне сильного насморка, появление синяка без травмы в области глаза у ребенка на фоне насморка — это повод для более быстрой реакции.
Почему вообще появляется синусит?
Обычно является осложнением ОРЗ, при этом совсем необязательно, что во время лечения человек что-то делал не так. Иногда это элемент «везения», иногда на эту ситуацию влияют аллергический процесс и длительные проблемы с дыханием, иногда проблемы с зубами. У детей к синуситу могут привести проблемы с аденоидами.
На развитие хронического синусита влияет курение, причем как активное, так и пассивное. Отмечу, что для детей пассивным курением считается сам факт проживания с человеком, который курит, — даже если он не делает этого при ребенке. Остатков табака достаточно, чтобы засчитать факт пассивного курения.
Также на состояние пазух носа может повлиять и работа, а точнее наличие производственной, строительной и древесной пыли, загазованность пространства. Проживание в городе само по себе является риском возникновения такой проблемы.
Помимо этого, привести к синуситу могут и длительные проблемы с дыханием — искривление носовой перегородки, другие хронические процессы в носу.
Почему проблемы с зубами могут вызвать синусит?
Дело в том, что корни многих верхних зубов (особенно у взрослых) либо вдаются в верхнечелюстную пазуху, либо находятся близко к ней. И если у человека есть воспалительный процесс в области корня зуба, он может сказаться на состоянии пазух. Поэтому зубы нужно лечить своевременно.
Как лечат синусит?
Все зависит от формы болезни. Далеко не всегда требуется антибиотик, и самостоятельно применять его крайне нежелательно.
В лечении могут быть использованы специальные препараты для носа, иногда применяются физиопроцедуры, но исключительно как дополнение. Широко рекомендуется промывание носа различными солевыми растворами.
При необходимости синусит лечат и антибактериальными препаратами. При этом назначение их в виде инъекций требуется крайне редко благодаря наличию современных лекарств.
Иногда могут применяться лечебные процедуры: метод перемещения по Проетцу и Зондерману, пункции пазух, ЯМИК-катетеризация.
Средние сроки лечения у взрослых — 5−10 дней, у детей 10−14 дней.
Прокалывание пазух обязательно при синусите?
С учетом развития фармакологии и появления новых препаратов пункции выполняются сейчас намного реже. Иногда пункция необходима для дополнительной диагностики, потому что даже при помощи компьютерной томографии не всегда можно точно понять, что происходит в пазухе.
Иногда пункция нужна для ускорения процесса лечения. Если есть подозрения на осложнения или они уже появились (а иногда и при определенных формах синусита), ее часто рекомендуют, но это не тотальное применение.
Правда ли, что из-за пункции синусит может стать хроническим?
Неправда. Все отверстия после пункции пазух затягиваются и зарастают по тем же принципам, как, например, после внутривенных и внутримышечных инъекций. Но дело в том, что изначально у 4% пациентов с синуситом есть вероятность, что он перерастет в хронический, — пункция на это никак не влияет.
Какие ошибки чаще всего допускают люди при лечении синусита?
Самая грубая ошибка — самостоятельный прием антибиотиков. Это может значительно осложнить процесс лечения: на фоне вирусного синусита при лечении антибиотиком в пазухах будет «селиться» микробная флора, которая не чувствительна к принимаемому препарату.
Нельзя согревать нос, особенно если появилась боль, повысилась температура тела, есть ощущение снижения зрения. Это касается и посещений бани — они не пойдут на пользу.
Еще одна ошибка — закладывание различных «народных» средств в нос. Зачастую они имеют твердую консистенцию, это могут быть части растений или деревьев. Нередко это все ведет к неприятным последствиям.
Нельзя злоупотреблять сосудосуживающими спреями и каплями. Их использование дольше недели вызывает привыкание, что приводит к медикаментозному риниту — он иногда требует хирургического лечения. Надо понимать, что такие препараты в первую очередь снимают симптом, но крайне редко лечат.
Какими могут быть последствия, если начать неправильно или поздно лечить синусит?
Может быть переход в хроническую форму, могут развиться осложнения со стороны глаз и мозга.
Есть профилактика синусита?
Нельзя курить, нужно своевременно лечить аллергический ринит, не допускать использования антибиотиков самовольно или по рекомендации знакомых.
Имеет значение активный образ жизни и условия, в которых живет человек. Под последним имеется в виду температура и влажность воздуха: нормальная температура, особенно в спальне, — 18−22 градуса, влажность — 35−70%.
Помните, что во время любого проявления ОРЗ следует носить маску и максимально сократить количество контактов.
Если вы заметили ошибку в тексте новости, пожалуйста, выделите её и нажмите Ctrl+Enter
- здоровьемедицинаНаш организмЛор
Головная боль при насморке
- Болит лобная часть головы? Норма, патологии
- Причины развития боли
- Возможные диагнозы насморка при которых может развиваться головная боль
- Как устранить головную боль при насморке
- Когда стоит идти к врачу и не заниматься самолечением
- Профилактика
Один из самых досаждающих симптомов простуды — насморк — неприятен сам по себе. Нос заложен, слизистые раздражены, а если к этому добавляется головная боль, самочувствие окончательно портится. Что делать в этой ситуации? Начинать лечение насморка и заложенности. Выбор препаратов и методов зависят от характера заболевания, поэтому необходимо установить первопричину появления симптомов.
Болит лобная часть головы? Норма, патологии
Характер головной боли при насморке зависит от общего состояния, стадии и вида заболевания, наличия сопутствующих нарушений здоровья.
Головная боль в пределах нормы:
- слабая, сосредоточенная в области бровей, гайморовых пазух;
- пульсирующая, отдающая в виски;
- переменная (чаще всего усиливается к вечеру).
При ОРВИ пациенты сталкиваются с изнуряющей болью, ощущением «раскалывания головы». Состояние сопровождается светобоязнью, слезотечением. При сильном насморке боль становится колющей или распирающей.
Если заболевания носовой полости сопровождаются постоянной острой или тупой болью в лобной части головы, головокружением, тошнотой, повышенным давлением в глазах, это свидетельствует о патологиях. Состояние требует немедленного обращения к врачу.
Причины развития боли
Вирусы, бактерии и микробы вызывают интоксикацию. По этой причине вместе с защитными механизмами (повышенной температурой тела, насморком) начинается головная боль. Иммунная система бросает все силы на борьбу с инфекцией. В этом случае общая слабость, ощущение «затуманенного» сознания и дискомфорт в лобной части головы — сигнал для человека о необходимости лечения.
Другая причина — повышенное черепное давление. Ткани верхних отделов дыхательных путей отекают из-за продолжительного насморка. Движение кровотока нарушается, из-за чего сосуды расширяются. Симптом повышенного давления — распирающая, периодически острая головная боль.
Если к заболеванию присоединяются осложнения — синусит, отит — пациент ощущает «прострелы». Они возникают из-за набухания слизистой носа и нарушения оттока жидкости из среднего уха и придаточных пазух.
Нередко причиной головной боли и последующего ОРЗ (острого респираторного заболевания) становится банальное переохлаждение, которое приводит к сужению сосудов. В этом случае она имеет «сдавливающий» характер, появляется до развития ринита (насморка) и сохраняется на ранних стадиях развития простуды.
Возможные диагнозы насморка при которых может развиваться головная боль
Острый ринит, который развивается при ОРЗ или ОРВИ, проходит в три стадии. Головная боль появляется в самом начале, иногда до появления насморка, может усиливаться при чихании или кашле. Затем осложняется дыхание. Облегчить состояние помогает спрей от насморка, капли или промывание. На третьей стадии симптомы отступают, водянистые выделения становятся менее обильными, приобретают гнойно-слизистый характер.
Катаральный хронический ринит также сопровождается головной болью. Заболевание проявляется периодически, для него характерны густые слизистые выделения и ослабленное обоняние. В период обострения пациент чувствует «распирающую» боль, которая вызвана расширением сосудов и отеком слизистых. Болезнь возникает вследствие недолеченного острого ринита.
В 88% случаев хронический и рецидивирующий синусит сопровождается мигренозной головной болью. Заболевание подразумевает воспаление верхнечелюстной пазухи, его другое название — гайморит. Развивается из-за попадания вирусов, бактерий аллергических реакций, чаще всего становится следствием недолеченного «безобидного» насморка.
Как устранить головную боль при насморке
Снять болевой синдром помогут простые действия. Если насморк уже появился, необходимо регулярно очищать носовые ходы: высмаркивать слизь, промывать нос домашними или аптечными растворами от насморка.
В лечении насморка эффективна морская вода для промывания носа. Она очищает слизистую носа от бактерий и вирусов, нормализует ее физиологическое состояние.
При острой, ноющей головной боли обязателен прием обезболивающих препаратов с различным механизмом действия: парацетамола, ибупрофена, анальгина, ацетилсалициловой кислоты.
Пациенту нужно обеспечить покой: устранить световые и звуковые раздражители, по возможности — устроить отдых и придерживаться постельного режима до улучшения состояния. Помещение должно быть хорошо проветренным.
Снять головную боль также помогает массаж височной, межбровной областей и крыльев носа. При отсутствии температуры состояние облегчит влажный компресс на лоб.
Когда стоит идти к врачу и не заниматься самолечением
Вялотекущий насморк без гнойных выделений и немотивированные головные боли при температуре тела около 37 градусов — повод обратиться к врачу. Эти «безобидные» симптомы могут свидетельствовать о развитии гайморита.
В запущенном состоянии у пациентов наблюдается стекание слизи по задней стенке глотки и признаки мигрени: светобоязнь, интенсивная головная боль, тошнота и рвота. Самолечение в этом случае может нанести серьезный вред здоровью и привести к сильному отеку слизистых оболочек, сужению носовых проходов.
При каких симптомах обязательно посетить врача:
- хронический насморк;
- регулярные головные боли, особенно — сильные;
- признаки ОРВИ и ОРЗ.
Недостаточное лечение обычной простуды вызывает развитие синусита, поэтому даже если заболевание кажется незначительным, необходимо обратиться к специалисту и полностью пройти курс терапии.
Профилактика
Самое простое, что можно сделать, — избегать переохлаждений и продувания на сквозняке. В холодную и промозглую погоду нужно надевать шапку, защищать шею от ветра, носить теплую обувь.
Длительное пребывание в душных помещениях с плохой вентиляцией приводит к развитию вирусных заболеваний. Важно регулярно проветривать дом, рабочее место, совершать прогулки на свежем воздухе.
В переутомленном состоянии человек больше подвержен заражению вирусными, инфекционными и респираторными заболеваниями, которые приводят к насморку. Для профилактики достаточно наладить режим сна.
Людям со слабым иммунитетом и склонностью к простудным заболеваниям за 2-3 недели до начала сезона гриппа и ОРЗ желательно пройти вакцинацию противовирусным препаратом. В разгар заболеваемости — сократить посещение в общественных мест, принимать иммуностимулирующие препараты, витамины и БАДы.
Опубликовано при поддержке RENEWAL. АО ПФК Обновление.
Была статья полезна? Оцените:
- Renouard, «Histoire de la medicine» (П., 1948).
- Renouard, «Histoire de la medicine» (П., 1948).
- Renouard, «Histoire de la medicine» (П., 1948).
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_lor/postnasal-drip.
- https://health.tut.by/news/disease/723736.html.
- https://Sialor.ru/info/profilaktika/golovnaya-bol-pri-nasmorke/.
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- Renouard, «Histoire de la medicine» (П., 1948).
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.










