Яд цивилизации для лечения мигрени
Что мы знаем про токсин, который вырабатывает бактерия с красивым названием клостридия? Возможно, что ничего. А если я назову это иначе — ботулотоксин? Уже понятнее и многие знают, что ботулотоксин — это яд и он приводит к развитию ботулизма — страшной инфекции, которая может вызвать смерть. Однако, сейчас все больше людей, в основном женщин, слышали и о его чудесных косметологических свойствах.
А знаете ли вы, что ботулинический токсин — это высокоэффективный лекарственный препарат, который используют в клинической практике для лечения более 200 заболеваний? Одной из областей его применения является неврология, в частности ботокс применяется для лечение мигреней. Все о головной боли и способах её лечение нам расскажет врач клиники «АМС-Медионика» — невролог Таисия Григорьевна Баскова.
Корр: Таисия Григорьевна, добрый день. Сегодня у нас интересное и полезное для многих интервью. А для начала мы поговорим немного о вас и вашей работе. Вы — невролог, кандидат медицинских наук. Быть врачом это детская мечта?
Т. Г.: Я из семьи врачей. Ещё мой прадед до революции закончил Московский медицинский университет и был фтизиатром. Мой дед, как и мой отец — хирурги, а мама мануальный терапевт. На самом деле я долго решала, что же выбрать. Я хотела быть переводчиком, но в 11м классе решила, что выучить язык можно и без высшего образования, поэтому решила поступить в медицинский.
Корр: Выражаясь простым языком, неврология — наука о нервной системе. Верно ли распространённое высказывание «все болезни от нервов»?
Т. Г.: Если посмотреть со стороны статистики, то первое место среди смертности во всём мире занимают сердечно-сосудистые заболевания — это ишемическая болезнь сердца и инсульт. И если причина проявления многих заболеваний стресс, и, как следствие, пациент имеет тревожно-депрессивные и фобические расстройства, соответственно — все болезни от нервов.
Корр: Мы приблизились к теме нашего интервью и поговорим о головной боли и мигрени, как одной из ее разновидностей. По данным ВОЗ головные боли входят в число самых распространенных расстройств нервной системы. Вы можете это подтвердить?
Т. Г.: По данным всё той же ВОЗ головные боли испытывают более 50% населения нашей планеты, причем 30% — это пациенты с мигренью и до 4% люди с хронической головной болью.
Корр: Насколько часто пациенты обращаются к вам с жалобами на головную боль?
Т.Г.: На приём невролога в нашу клинику приходит порядка 30% пациентов с жалобами на головную боль.
Корр: Есть мнение, что головную боль нельзя терпеть, нужно сразу принять обезболивающее. Верно ли это?
Т. Г.: Подходы к лечению головных болей различных типов — разные. Поэтому нужно знать:
● какой тип головной боли?
● как часто возникает головная боль?
● чем провоцируется головная боль?
● локализация с одной стороны или с двух?
● чем сопровождается: тошнотой, рвотой, свето и/или звукобоязнью?
Если у пациента головная боль раз в год, то это один вопрос. А если 15 дней в месяце и более, то это совсем другая история. Поэтому нужно найти специалиста, который разберется в этом. Для фиксации частоты приступов существует дневник головной боли, который ведет пациент. Дневник есть в печатной форме, а есть в виде программы, как «Мигребот» в Telegram. Это очень удобно. Бот сам задает вопросы, пациент отвечает, и сервис делает сводку за неделю: как часто болела голова и как много пациент выпил анальгетика.
Корр: Все мы чувствовали хоть раз в жизни острые болезненные ощущения в лобной части головы, пульсирующую боль в висках. Но головная боль и, например, мигрень — это разные вещи. В чем разница?
Т. Г.: Для головной боли напряжения характерны:
● двусторонняя локализация
● приступ длится от 30 минут до 7 дней
● интенсивность умеренная или слабая
● не сопровождается тошнотой, рвотой, звуко и светобоязнью
● не усиливается при обычной физической нагрузке
А мигрень — это другой тип головной боли и для нее характерно односторонняя локализация, но не всегда. Это головная боль высокой интенсивности, она длится от 4 до 72 часов и усиливается при обычной физической нагрузке. Мигрень, ко всему прочему, должна сопровождаться тошнотой, рвотой, звуко и светобоязнью. То есть человек при мигрени не может нормально функционировать, не приняв препарата.
Корр: Если от головной боли можно разово принять просто обезболивающий препарат, то с мигренью так не получится. Какие способы лечения мигрени существуют сегодня?
Т. Г.: Существуют лекарственные и не лекарственные методы лечения. А также инъекционные методики введения ботулотоксина и моноклональных антител.
Если говорить про лекарственные методы лечения, то это как «скорая помощь». Препараты первого выбора — это нестероидные противовоспалительные средства. Так же есть специфические противоболевые препараты из группы триптанов, которые воздействует именно на мигренозную боль. И разработаны инъекционные методики введения ботулотоксина в определенные точки.
Корр: Таблетки, массажи существуют давно. А вот совсем новый способ борьбы — это ботулинотерапия. Давайте о ней поговорим. Ботулотоксин — это же очень токсичный яд?
Т. Г.: Да.
Корр: Как так вышло, что ботулотоксин так чудесно и морщины разглаживает и мигрени лечит? Как он работает?
Т. Г.: Если говорить о косметологии, то он просто блокирует мышцы, и они не двигаются, соответственно мимическая мускулатура не работает и у нас получается отличный эффект.
В лечении мигрени механизм действия немножко другой. Токсин блокирует высвобождение определенного пептида, который способствуют возникновению головной боли. Человеку, у которого хроническая головная боль, а это 15 и более приступов в месяц 8 из которых сопровождается признаками мигрени, ему показано введение ботулотоксина.
Корр: Какой именно препарат используется? Ксеомин, диспорт или ботокс?
Для хронической головной боли зарегистрирован только один препарат — «Ботокс». Через некоторое время в РФ появится отечественный препарат «Релатокс», который будет применяться в лечении хронической мигрени и хронической головной боли.
Корр: Есть ли противопоказания?
Т. Г.: Есть такое заболевание миастения и при нём противопоказано введение ботулотоксина. Беременным женщинам нельзя, кормящим женщинам нельзя, и все острые состояния, как ОРВИ, кровотечения и прочее, являются противопоказаниями.
Корр: Побочные эффекты?
Т. Г.: В тех дозах, которые введены в международном протоколе, системных побочных эффектов не наблюдается. Однако, возможно, будет слабость мышц шеи. И при определенных анатомических особенностях пациента мы можем спрогнозировать опущение век. Если пациента это не смущает, через 3-4 недели всё восстановится.
Корр: Если пациент принимал лекарства от мигрени, препараты отменяются?
Т. Г.: Если головная боль хроническая, то мы лечим ботулотоксином. Это прямое показание. Как правило, такие пациенты уже приходят с абузусной головной болью. Когда человек с головной болью принимает анальгетик или препарат из группы триптанов более 8 таблеток в месяц, то сами принятые лекарства уже способствуют возникновению головной боли, и она называется абузусной или лекарственно индуцированной. Существуют определённые протоколы, как нужно отменять эти лекарства, потому что, не отменив их, головная боль не уйдёт. И, конечно, таким пациентам параллельно с отменой препаратов мы вводим ботулотоксин.
Корр: Ботулотоксин вводится однократно?
Т. Г.: Первый год проведения этой процедуры инъекции делаются каждые 3 месяца. Эффект оценивается через две-три процедуры, то есть через 6-12 месяцев. Если процедура эффективна у данного конкретного пациента, то после года введения мы можем увеличивать интервал, то есть не каждые 3 месяца, а каждые 4-5 месяцев.
Корр: Есть шанс, что мигрень покинет пациента?
Т. Г.: Есть. Но с головной болью не всё так просто. Например, выявлен кальцитонин ген-родственный пептид — CGRP белок, который является виновником возникновения головной боли. Однако, лишь у 70% пациентов с головной болью выделяется этот белок, остальные 30% остаются на другие вещества. Поэтому у 70% ботулинотерапия будет эффективна, а у 30% нет.
Корр: Расскажите, как происходит процесс лечения? Человек пришел на прием с головной болью, с чего вы начинаете?
Т. Г.: С самого начала, для постановки диагноза, мы спрашиваем пациента как болит, как часто, что было раньше, сколько длится головная боль. Если это эпизодическая мигрень, то мы даем рекомендации каким препаратом лечить. Частая мигрень с 6-8-10 приступами в месяц, требует профилактического лечения в течение 3-6 месяцев. Для каждого конкретного пациента будет свой препарат, потому что всё индивидуально. А если пришел пациент с хронической головной болью, то мы предлагаем ему отказаться от лекарств и делаем инъекцию ботокса по общепринятому протоколу, плюс проводим «очистку» от накопившихся анальгетиков и смотрим эффективность.
Корр: Куда делают уколы?
Т. Г.: В специальные точки, их от 31 до 39. Эти точки находятся на лице, волосистой части головы, на шее, и на надплечье. Это точки, которые вызывают мышечный компонент головной боли. Мы можем также вводить ботокс в жевательные мышцы при дисфункции височно-челюстного сустава, которые могут давать головную боль.
Корр: И совсем новый способ борьбы с мигренью — моноклональные антитела. Что это такое?
Т. Г.: Да, действительно, это новый метод лечения. В РФ эти препараты появились только летом 2020 года. В Европе и США применяют с 2018 года. До этого были проведены клинические исследования. Что это такое? Это точечная терапия — воздействие на кальцитонин ген-родственный пептид, который у 70% населения провоцируют возникновение головной боли. Моноклональные антитела блокируют либо этот CGRP-белок, либо рецептор к этому белку. Это инъекционная методика, делается один укол в месяц. Эффективность оценивается через 3 месяца, то есть через 3 инъекции.
Корр: Как понять человеку с мигренью, что именно ему поможет? Таблетки, ботокс или антитела?
Т. Г.: Для этого нужно прийти к цефалгологу — это специалист по головной боли, либо к неврологу, который ведёт таких пациентов, и он разберется.
Корр: Можно ли сочетать разные способы борьбы с мигренью или применяется только один метод?
Т. Г.: В зависимости от типа головной боли. Если это хроническая головная боль напряжения, то это одно лечение, если это мигрень, то другое. В любом случае мы сочетаем, как правило, разные методики даже к лекарственным добавляем не лекарственные, релаксационные.
Корр: Что вы посоветуете нашим читателям?
Т. Г.: Конечно же, лечить головную боль нужно, терпеть её не стоит, и лечить ее нужно с неврологом или узко специализированным неврологом — цефалгологом.
Беседу вели с неврологом клиники «АМС-Медионика» Таисией Григорьевной Басковой.
«Аймовиг» — спасение от мигрени?
В мае 2018 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило к применению «Аймовиг» (Aimovig, международное непатентованное наименование — эренумаб) — первое полностью человеческое антитело для лечения мигрени. Это лекарство, разработанное совместными усилиями фармацевтических компаний Novartis и Amgen, имеет принципиально иной механизм действия, чем традиционно используемые при лечении мигрени препараты. Сможет ли «Аймовиг» значительно снизить симптомы и улучшить качество жизни страдающих мигренью людей? Попробуем разобраться.
Современные лекарства
Спецпроект о современных лекарствах, истории их создания, методах разработки и тенденциях развития.

Партнер спецпроекта — компания Cytiva — образовалась в результате продажи подразделения GE Healthcare Biopharma корпорации Danaher Corporation. Cytiva — глобальный поставщик технологий и услуг, которые продвигают и ускоряют разработку и производство терапевтических средств. У компании богатое наследие, насчитывающее сотни лет. Клиенты Cytiva проводят мероприятия по спасению жизни, начиная от фундаментальных биологических исследований и заканчивая разработкой инновационных вакцин, биологических препаратов и новейших клеточных и генных терапий. Задача компании — предоставить инструменты и услуги, которые им необходимы, чтобы они работали лучше, быстрее и безопаснее, что приведет к лучшим результатам для пациентов.
Первые две статьи нашего спецпроекта «Современные лекарства» были посвящены общим вопросам того, как развивалась лекарственная индустрия [1], и тому, как ученые ищут новые мишени для лекарственных средств [2]. Эта статья открывает ряд новостных материалов об интересных современных лекарствах.
Как велика проблема?
Мигрень — неврологическое заболевание, характерное в первую очередь сильными приступами головной боли, — известно уже более 3000 лет [3]. Однако несмотря на хорошую изученность симптомов и проявлений, причины мигрени до конца не установлены до сих пор. Ранее считали, что мигрень вызывается изменениями мозгового кровообращения, но сейчас многие исследователи предполагают, что это не главная причина [4].
Современное понимание патогенеза мигрени связано с вовлечением определенных нервных путей и нейропептидов, в особенности тройничного нерва и CGRP — пептида, связанного с геном кальцитонина (calcitonin gene- peptide). Исследования показали, что возбужденные нервные клетки могут активировать тройничный нерв, что приводит к выделению CGRP и других нейропептидов. CGRP сильно расширяет сосуды, вызывая локальный отек, а это привлекает клетки, участвующие в процессе воспаления. При воспалении сосудов черепа и твердой мозговой оболочки провоспалительные молекулы стимулируют болевые окончания мозговых оболочек, что и приводит к мигрени (рис. 1) [5-8].
Такое возбуждение нервных клеток, запускающее мигрень, связано с наследственностью и физиологией, однако сегодня его причины определены далеко не точно [3]. Известно только, что этот процесс может провоцироваться самыми разными факторами: от банальных стрессов, усталости и недостаточного сна до текущего гормонального фона, депрессивных состояний и приема медикаментов [9].
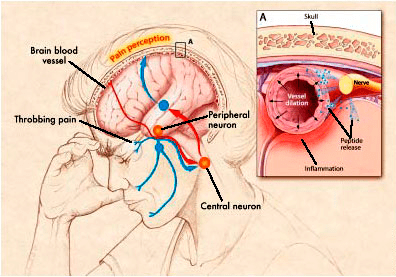
Рисунок 1. Патогенез мигрени
При этом мигрень проявляется не только головной болью: симптомы этой серьезной болезни гораздо разнообразнее, а зачастую и более болезненны. Изнурительные приступы мигрени могут быть мучительными и невыносимыми и подчас продолжаются от нескольких часов до нескольких дней, сопровождаясь тошнотой, рвотой и повышенной чувствительностью к свету, звукам и запахам [3], [10]. Такие приступы лишают возможности нормально мыслить, жить и работать миллионы людей во всем мире. Считается, что от мигрени сегодня страдает каждый седьмой житель планеты, а в рейтинге причин, ограничивающих трудоспособность, это заболевание заняло второе место в мире (по данным 2016 года) [11], [12].
Неудивительно, что мигрень была включена Всемирной организацией здравоохранения в список заболеваний, в наибольшей степени нарушающих социальную адаптацию пациентов [3].
Лечение мигрени сегодня
К сожалению, сегодня не существует лекарства , позволяющего раз и навсегда избавиться от мигрени. Применяющиеся препараты позволяют в основном снизить интенсивность и количество приступов или уменьшить симптомы и облегчить возникшую боль. В связи с этим терапию такими препаратами делят на две группы:
- Абортивная (острая) терапия — для снятия или уменьшения симптомов при уже появившейся мигрени.
- Профилактическое лечение — для снижения интенсивности, продолжительности или частоты возникновения приступов.
Абортивная терапия
При лечении легкой и средней мигрени назначают различные анальгетики и НПВП (нестероидные противовоспалительные препараты), в том числе и широко известные парацетомол, ацетилсалициловая кислота и ибупрофен, иногда в сочетании с кофеином, кодеином или психотропными веществами в составе комбинированных лекарств [14], [15]. Существенный недостаток — возможный обратный эффект при неконтролируемом использовании анальгетиков: усугубление головной боли, которая в таких условиях может стать ежедневной [8], [15].
Когда же бороться приходится с более тяжелыми и продолжительными приступами мигренозной боли, в дело вступает «тяжелая артиллерия», а именно алкалоиды спорыньи и триптаны. Триптаны были первыми препаратами, созданными специально для лечения мигрени; их начали разрабатывать еще в далеком 1972 году. Уже тогда было известно, что алкалоид спорыньи эрготамин способен уменьшить приступы мигрени, что связывали с его сосудосуживающим действием [16]. Этот препарат оставался единственным специфичным средством лечения мигрени, пока в 1991 году рациональный поиск не привел, наконец, к появлению суматриптана — первого препарата нового класса, который действует схожим с эрготамином образом, однако более эффективен и безопасен (рис. 2) [16].
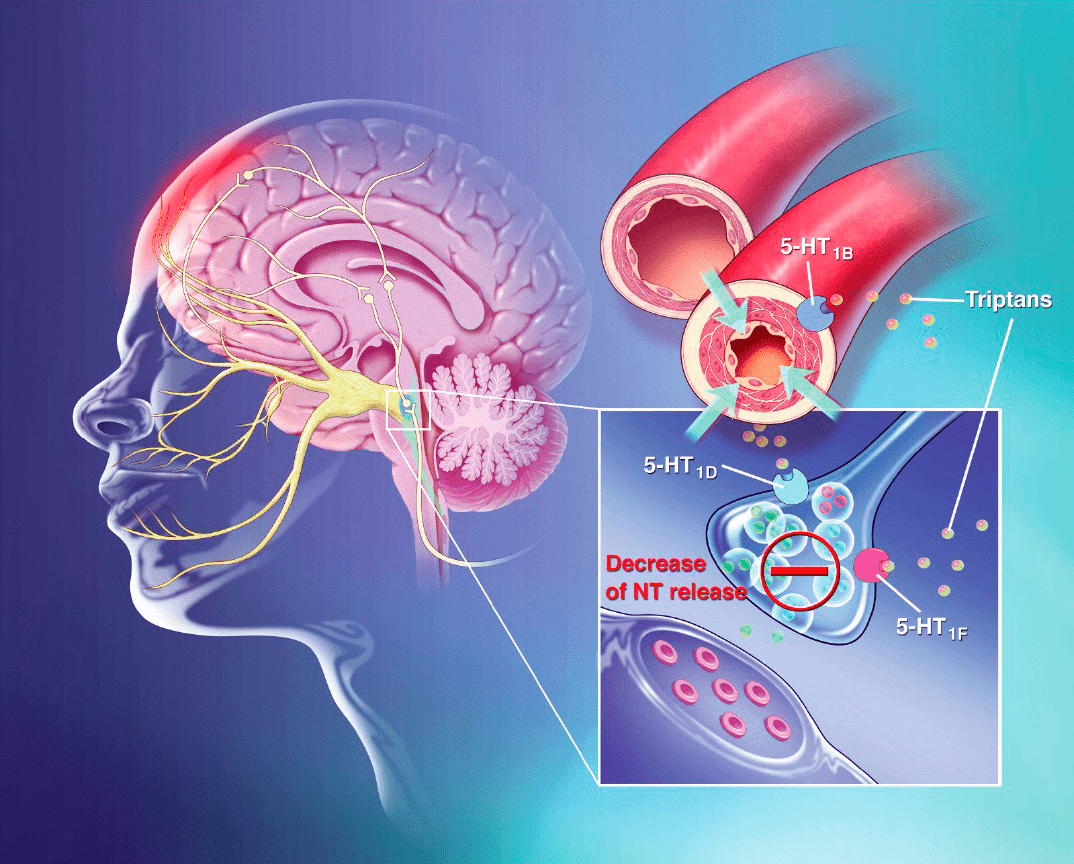
Рисунок 2. Триптаны — лекарства, применяемые для облегчения мигрени, — селективные агонисты серотониновых рецепторов. Они связываются с определенными подтипами таких рецепторов (5HT1B, 5HT1D и 5HT1F) и активируют их. Это приводит к ингибированию выделения нейромедиаторов из пресинаптической мембраны окончаний тройничного нерва (показан желтым цветом), располагающихся в сосудах головы. При этом ингибируется и выделение уже упомянутого CGRP — ключевого нейромедиатора, вызывающего мигрень. Этот «нейронный» механизм действия, как считается, блокирует основное патологическое звено в развитии мигрени. Известно также, что прием триптанов избирательно сужает сосуды твердой мозговой оболочки, снижает проницаемость сосудистой стенки и уменьшает отек. Так или иначе, эти лекарства эффективны — они уменьшают воспаление и боль, а также интенсивность сопутствующих симптомов мигрени [17]. Похожим образом действуют и алкалоиды спорыньи эрготамин и дигидроэрготамин, правда, они менее селективны — могут связываться с дофаминовыми и адренорецепторами, из-за чего их эффективность и безопасность ниже.
Однако несмотря на хороший профиль эффективности и безопасности, триптаны теоретически могут быть опасны для пациентов с ишемической болезнью сердца из-за своего сосудосуживающего действия, что сдерживает их широкое назначение в качестве терапии при мигрени [16].
Профилактическая терапия
Медикаментозная профилактика показана, когда мигрени регулярны (более 2-3 раз в месяц), и надо сказать, что сегодня такая терапия не совсем безопасна и эффективна: ее связывают со значительными побочными эффектами и развитием быстрой толерантности к лечению (тахифилаксией) [14]. При этом используют несколько классов лекарств, изначально разработанных для других показаний, и пока что во многом с неясным механизмом действия при мигрени. Из этих лекарств можно отметить: трициклические антидепрессанты, противоэпилептические препараты, бета-блокаторы, блокаторы кальциевых каналов, ингибиторы АПФ и некоторые другие [14], [19].
Таргетная терапия мигрени: решение проблемы?
Поскольку мигрень — хроническое заболевание, а эффективность и безопасность используемых для профилактики препаратов оставляет желать лучшего, очевидно, что в этой области есть неудовлетворенная потребность; при этом специально разработанных для этого показания новых лекарств существует немного [14].
Прорывом сегодня могут похвастаться Amgen и Novartis, получившие в мае 2018 года одобрение на применение таргетного препарата «Аймовиг» (антитела erenumab) для профилактики мигрени у взрослых пациентов [20]. Это первое появившееся на рынке полностью человеческое антитело, профилактическое действие которого обусловлено связыванием и блокированием рецептора CGRP, роль которого в развитии мигрени считается критически важной (рис. 3).

Рисунок 3. «Аймовиг» специфически связывается с CGRP-рецептором, предотвращая связывание с ним CGRP. Связывание CGRP со своим рецептором в молекулярный комплекс (на рисунке слева) приводит к передаче ассоциированных с мигренью болевых сигналов. У людей с мигренью уровни CGRP повышены при болевом приступе и возвращаются к нормальному уровню, когда мигренозная боль отступает.
«Аймовиг» был одобрен после трех серий клинических испытаний, результаты которых хоть и несколько разнились, но были сходны в одном: препарат показывал достоверное снижение числа дней с приступами и общей длительности мигренозной боли. При этом в испытаниях фазы III у 50% пациентов, принимавших по 140 мг «Аймовига», число болезненных дней снизилось в сравнении с плацебо аж вдвое, а безопасность и переносимость препарата оказалась как раз-таки вполне подобной плацебо [21], [22]. Такие результаты весьма обнадеживают, и очевидно, что хоть «Аймовиг» и не является панацеей, его применение определенно изменит к лучшему жизнь пациентов, страдающих частыми и тяжелыми формами мигрени.
«Аймовиг» и конкуренты
Надо сказать, что в поле таргетной противомигренозной терапии у Novartis и Amgen уже появились серьезные конкуренты: Eli Lilly выпустила Emgality, а Teva Pharmaceutical — Ajovy. Эти препараты — гуманизированные моноклональные антитела, нацеленные на лиганд, а не на рецептор CGRP, и этим отличаются от «Аймовига», уступая последнему также как минимум в переносимости. При применении Ajovy 43-45% пациентов столкнулись с болью, покраснениями и зудом в месте инъекции, при использовании Emgality — 18% больных испытали подобные симптомы, а «Аймовиг» вызвал такие реакции только в 5-6% случаев. При этом «Аймовиг» еще и удобнее для использования, поскольку из трех перечисленных препаратов только он поставляется в виде автоинъектора — устройства, напоминающего инсулиновую шприц-ручку, — пользоваться которым надо лишь раз в месяц. Перечисленные преимущества, вкупе с тем, что «Аймовиг» стал первым таргетным препаратом для лечения мигрени и сразу же занял на рынке пустующую нишу, скорее всего обеспечат ему светлое финансовое будущее: по прогнозам экспертов, его доля на рынке в 2024 году составит $2 млрд, в то время как прогнозируемые доли конкурентов приблизительно вдвое меньше [20].
Успеху «Аймовига», по всей видимости, не сможет помешать даже крайне высокая цена ($575 в месяц по прайс-листу Amgen — правда, в США у многих пациентов препарат покрывается страховкой), которую, кстати, некоторые эксперты считают неразумной [11]. Компания проводит исследование «Аймовига» и в России, но когда препарат появится на рынке, сколько будет стоить и кем оплачиваться — пока неизвестно.
Заключение
Мигрень сегодня — серьезнейшая проблема: эта болезнь нарушает трудоспособность и снижает качество жизни огромного числа людей во всем мире. При этом ее лечение остается непростой задачей: длительное изучение болезни и испытания множества лекарств и нефармакологических средств лечения пока не привело к победе над недугом. Однако появление на рынке современных таргетных препаратов уже вывело лечение многих болезней на совершенно новый уровень [23], и потому создание точечно действующего лекарства против мигрени — определенно, шаг в верном направлении.
«Аймовиг» уже сейчас улучшает лечение мигрени, а вот смогут ли будущие препараты насовсем избавить человечество от этого хронического заболевания, покажет только время…
- Три поколения лекарств;
- Поиск лекарственных мишеней;
- Саноева М.Ж. и Саидвалиев Ф.С. (2016). Мигрень — вчера, сегодня, завтра. Современный взгляд на проблему. «Международный неврологический журнал». 8, 72-78;
- How a migraine happens. Johns Hopkins Medicine;
- Migraine aches. (2018). WebMD;
- Paul L. Durham. (2006). Calcitonin Gene- Peptide (CGRP) and Migraine. ache. 46, S3-S8;
- What to know the new anti CGRP migraine treatment options. (2018). American Migraine Foundation;
- Silberstein S.D. (2016). Мигрень. Справочник MSD;
- Migraine triggers: your personal checklist. (2019). WebMD;
- Русакова Е. (2018). FDA одобрило препарат для предотвращения мигрени. N+1;
- Kolata G. (2018). F.D.A. approves first drug deed to prevent migraines. The New York s;
- Theo Vos, Amanuel Alemu Abajobir, Kalkidan Hassen Abate, Cristiana Abbafati, Kaja M Abbas, et. al.. (2017). Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. The Lancet. 390, 1211-1259;
- Francesca Puledda, Kevin Shields. (2018). Non-Pharmacological Approaches for Migraine. Neurotherapeutics. 15, 336-345;
- Doodipala Samba Reddy. (2013). The pathophysiological and pharmacological basis of current drug treatment of migraine ache. Expert Review of Clinical Pharmacology. 6, 271-288;
- Ogbru A. and Ogbru O. Prescription migraine medications. RxList;
- Boyce S., Ali Z., Hill R.G. (2001). New developments in analgesia. Drug Discovery World;
- Азимова Ю.Э. (2017). Триптаны: эра специфического лечения мигрени. «Нервные болезни». 1, 10-14;
- Ameri M. and Lewis H. (2018). The evolution of transdermal drug delivery and treating migraine. Drug Discovery World;
- Migraine medications. (2013). TMedWeb;
- Дмитриев Р. (2019). «Аймовиг» превратит хроническую мигрень в эпизодическую. «Мосмедпрепараты»;
- Aimovig (erenumab) for the treatment of episodic migraine. Clinical Trials Arena;
- Хоружая А. (2018). Новый препарат против мигрени выходит в продажу. «Нейроновости»;
- Таргетная терапия — прицельный удар по болезни.
- Renouard, «Histoire de la medicine» (П., 1948).
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- https://amc-online.ru/blog/nevrolog-o-lechenii-migreni-botoksom-baskova/.
- https://biomolecula.ru/articles/aimovig-spasenie-ot-migreni.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).











